Des scientifiques ont développé la première cellule souche dérivée d'un patient modèle de l'albinisme. Le modèle aidera à étudier les affections oculaires liées à l'albinisme oculo-cutané (OCA).
Scellules tem sont non spécialisés. Ils ne peuvent remplir aucune fonction spécifique dans le corps, mais ils peuvent se diviser et se renouveler sur une longue période et ont le potentiel de se spécialiser et de se développer en de nombreux types différents dans le corps, tels que les cellules musculaires, les cellules sanguines, les cellules cérébrales, etc.
Les cellules souches sont présentes dans notre corps à toutes les étapes de la vie, de embryon à l'âge adulte. Cellules souches embryonnaires (CSE) ou fœtales Les cellules souches sont observées à un stade précoce, tandis que les cellules souches adultes qui servent de système de réparation pour le corps sont observées à l'âge adulte.
Les cellules souches peuvent être regroupées en quatre : les cellules souches embryonnaires (CSE), les cellules souches adultes, cancer cellules souches (CSC) et cellules souches pluripotentes induites (iPSC). Les cellules souches embryonnaires (CSE) sont dérivées de cellules de masse interne du stade blastocyste d'un embryon de mammifère âgé de trois à cinq jours. Ils peuvent s’auto-renouveler indéfiniment et se différencier en types cellulaires des trois couches germinales. D’autre part, les cellules souches adultes servent de système de réparation pour maintenir l’homéostasie cellulaire dans les tissus. Ils peuvent remplacer les cellules mortes ou blessées mais ont un potentiel de prolifération et de différenciation limité par rapport aux CES. Les cellules souches cancéreuses (CSC) proviennent de cellules souches normales qui subissent des mutations génétiques. Ils initient des tumeurs formant une grande colonie ou des clones. Les cellules souches cancéreuses jouent un rôle important dans les tumeurs malignes, leur ciblage pourrait donc constituer un moyen de traiter les cancers.
Les cellules souches pluripotentes induites (iPSC) sont dérivées de cellules somatiques adultes. Leur pluripotence est induite artificiellement en laboratoire en reprogrammant les cellules somatiques par le biais de gènes et d'autres facteurs. Les iPSC sont comme des cellules souches embryonnaires dans la prolifération et la différenciation. Le premier iPSC a été développé à partir de fibroblastes murins par Yamanaka en 2006. Depuis lors, plusieurs iPSC humains ont été développés à partir d'échantillons spécifiques à des patients. Puisque la génétique du patient se reflète dans la génétique des CSPi, ces cellules somatiques reprogrammées sont utilisées pour modéliser des maladies génétiques et ont révolutionné l'étude des maladies génétiques humaines.
Un modèle est un animal ou des cellules qui présentent tout ou partie des processus pathologiques observés dans une maladie réelle. La disponibilité d'un modèle expérimental est importante pour comprendre le développement de la maladie aux niveaux cellulaire et moléculaire, ce qui aide à développer des thérapies à traiter. Un modèle aide à comprendre comment la maladie se développe et à tester des approches thérapeutiques potentielles. Par exemple, on peut identifier des cibles médicamenteuses efficaces à l'aide d'un modèle ou cribler de petites molécules qui pourraient réduire la gravité et stopper la progression de la maladie. Les modèles animaux sont utilisés depuis longtemps mais présentent plusieurs inconvénients. De plus, les modèles animaux ne conviennent pas aux troubles génétiques en raison de dissemblances génétiques. Or, les cellules souches humaines (embryonnaires et pluripotentes induites) sont de plus en plus utilisées pour modéliser des maladies humaines.
La modélisation de la maladie à l'aide d'iPSC humains a été réalisée avec succès depuis plusieurs conditions tels que la sclérose latérale, les troubles sanguins, le diabète, la maladie de Huntington, l'amyotrophie spinale, etc. Il existe un bon nombre de modèles iPSC humains des maladies neuronales humaines, des cardiopathies congénitales et d'autres maladies génétiques troubles.
Cependant, le modèle iPSC humain de l'albinisme n'était disponible que le 11 janvier 2022, lorsque les scientifiques du National Eye Institute (NEI), qui fait partie des National Institutes of Health (NIH), ont signalé le développement d'un modèle in vitro humain basé sur l'iPSC pour albinisme oculo-cutané (OCA)
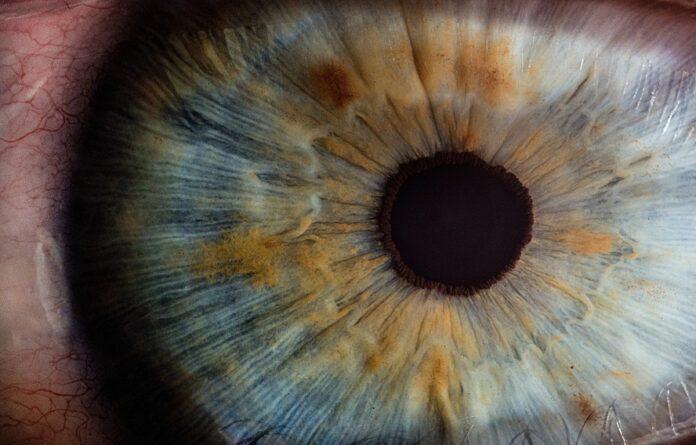
L'albinisme oculocutané (OCA) est un désordre génétique affectant la pigmentation des yeux, de la peau et des cheveux. Les patients souffrent de problèmes oculaires tels qu'une acuité visuelle réduite, une pigmentation oculaire réduite, des anomalies du développement de la fovéa et/ou un croisement anormal des fibres du nerf optique. On pense qu’améliorer la pigmentation des yeux pourrait prévenir ou remédier à certains défauts de vision.
Les chercheurs ont développé un modèle in vitro pour étudier les défauts de pigmentation de l'épithélium pigmentaire rétinien humain (RPE) et ont montré que le rétinien Le tissu de l'épithélium pigmentaire dérivé in vitro de patients récapitule les défauts de pigmentation observés dans l'albinisme. Ceci est très intéressant compte tenu du fait que les modèles animaux d’albinisme ne conviennent pas et qu’il existe peu de lignées cellulaires humaines pour étudier la mélanogenèse et les défauts de pigmentation. Les OCA1A et OCA2-iPSC développées dans cette étude peuvent constituer une source renouvelable et reproductible de cellules pour la production de types de cellules et/ou de tissus cibles. Les tissus OCA dérivés in vitro et l'OCA-iRPE permettront de mieux comprendre comment se produit la formation de mélanine, d'identifier les molécules impliquées dans les défauts de pigmentation et de rechercher davantage de différences moléculaires et/ou physiologiques.
Il s'agit d'un pas en avant très important vers l'objectif du traitement des affections liées à l'albinisme oculo-cutané (OCA).
***
Références:
- Avior, Y., Sagi, I. & Benvenisty, N. Cellules souches pluripotentes dans la modélisation des maladies et la découverte de médicaments. Nat Rev Mol Cell Biol 17, 170–182 (2016). https://doi.org/10.1038/nrm.2015.27
- Chamberlain S., 2016. Modélisation de la maladie à l'aide d'iPSC humains. Génétique moléculaire humaine, volume 25, numéro R2, 1er octobre 2016, pages R173 à R181, https://doi.org/10.1093/hmg/ddw209
- Bai X., 2020. Modélisation des maladies et thérapie cellulaire basées sur les cellules souches. Cellules 2020, 9(10), 2193 ; https://doi.org/10.3390/cells9102193
- Georges A., et al 2022. Modélisation de la maladie in vitro de l'albinisme oculocutané de type I et II à l'aide d'épithélium pigmentaire rétinien induit par des cellules souches pluripotentes humaines (2022). Rapports sur les cellules souches. Volume 17, Numéro 1, P173-186, 11 janvier 2022 DOI : https://doi.org/10.1016/j.stemcr.2021.11.016
***